当事務所の特長について

「メンタル不調者が発生し、どうしたらよいかわからない」
そんなとき労働衛生及び精神科分野の専門的知識で企業と従業員の身を守る手段を提供するのが精神科産業医です。
東京こころの産業医事務所は、精神医学と労働衛生を組み合わせるとこんなことができるということを皆様に知っていただき、
すべての人が明るい未来へ向かって歩めるようにサポートします。
昨今、労働問題の相談は激増しています。過重労働、セクハラ、パワハラ等のハラスメント全般、休職等のメンタルヘルスなど多種多様の労働問題を、労使共に抱えているのが実情です。
産業医に求められる職務は複雑かつ多岐にわたり、企業にとって知識、技術、経験を備えた産業医を選任することはこれからますます重要になってくると思われます。
現在、50名未満~2000名規模の企業の嘱託産業医、労働衛生コンサルタントとして活動させていただいており、その豊富な経験と実績に対して高い評価をいただいています。
メンタル不調者の復職判定など対応に迷うケースでは、精神科専門医の知識をわかりやすく企業様にお伝えすることで、企業、医療機関、従業員を有機的に繋ぐ架け橋となります。
定期的なご訪問はもちろん、 メンタルヘルス相談や長時間労働者に対する面接指導、復職面談等の突発的な依頼や要請に迅速に対応するよう心がけております。
問題が発生した場合、電子メール、携帯電話等でご連絡をいただければ、速やかに回答をさせていただきます。
また、必要があればできるだけ近い日にちに事業場へ出向き、面談その他の対応をいたします。
対応地域について
産業医・精神科顧問医の選任契約の対象エリアは、東京、埼玉、横浜、千葉、茨城となっております。
対象エリア以外の会社様も是非一度お問合せください。
対象エリア以外の会社様とご契約を結ばせていただいた場合や諸事情でご訪問が難しい場合には電話面談、オンライン面談でご対応させていただきます。
メンタルヘルス企業研修
近年、メンタルヘルスを中心とする産業保健に関する問題が経営リスクへと発展するケースが増加しています。当事者を含めた関係者が正しい知識を持ち、多面的なアセスメントのもと対処することが求められています。従業員一人一人にメンタルヘルス対策を浸透させるために、管理職研修・メンタルヘルスセミナーを実施することはとても効果的な方法です。
ストレスに関する基本的な知識、ネガティブ思考のパターンとストレスへの対処法、メンタル不調の予兆、休職した従業員の復帰支援、ハラスメントにならない部下をやる気にさせるコミュニケーションスキル、発達障害の従業員のサポート方法など様々な研修を実施させていただきます。研修実施の前にご要望などお伺いさせていただき、最適な研修プランをご提案させていただきます。
職場におけるメンタルヘルスの実態
それではまず、職場におけるメンタルヘルスの現状がどうなっているかを、数字を使って説明したいと思います。
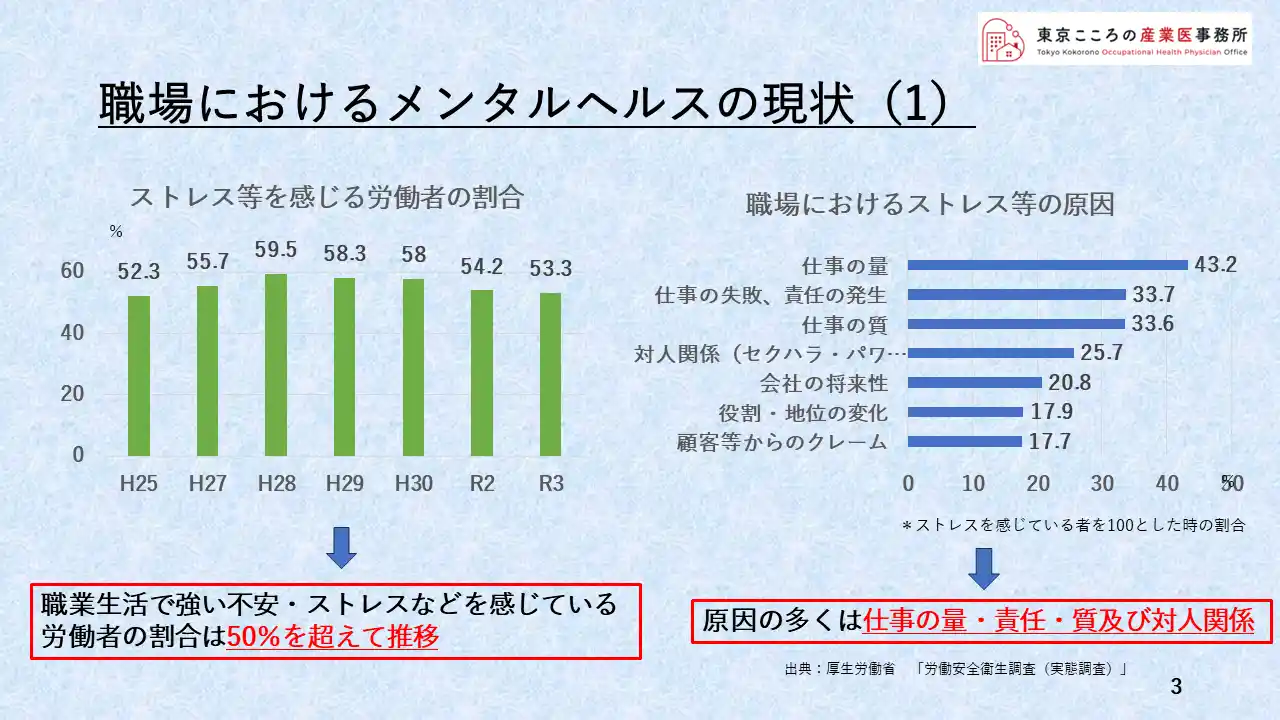
まず現状の1です。
左側の図に示されているのはストレスを感じる労働者の割合です。
これを見る限り、職場でストレスを感じる労働者は50%を超えたところ、年によっては60%近いこともあるというレベルで推移していることがわかります。
まずはこれが現実であるという認識をしておくべきだと考えます。
そしてそのストレスの原因ですが、右のグラフにある通り、多くは仕事の量、責任、質そして対人関係・ハラスメントにあるということが示されています
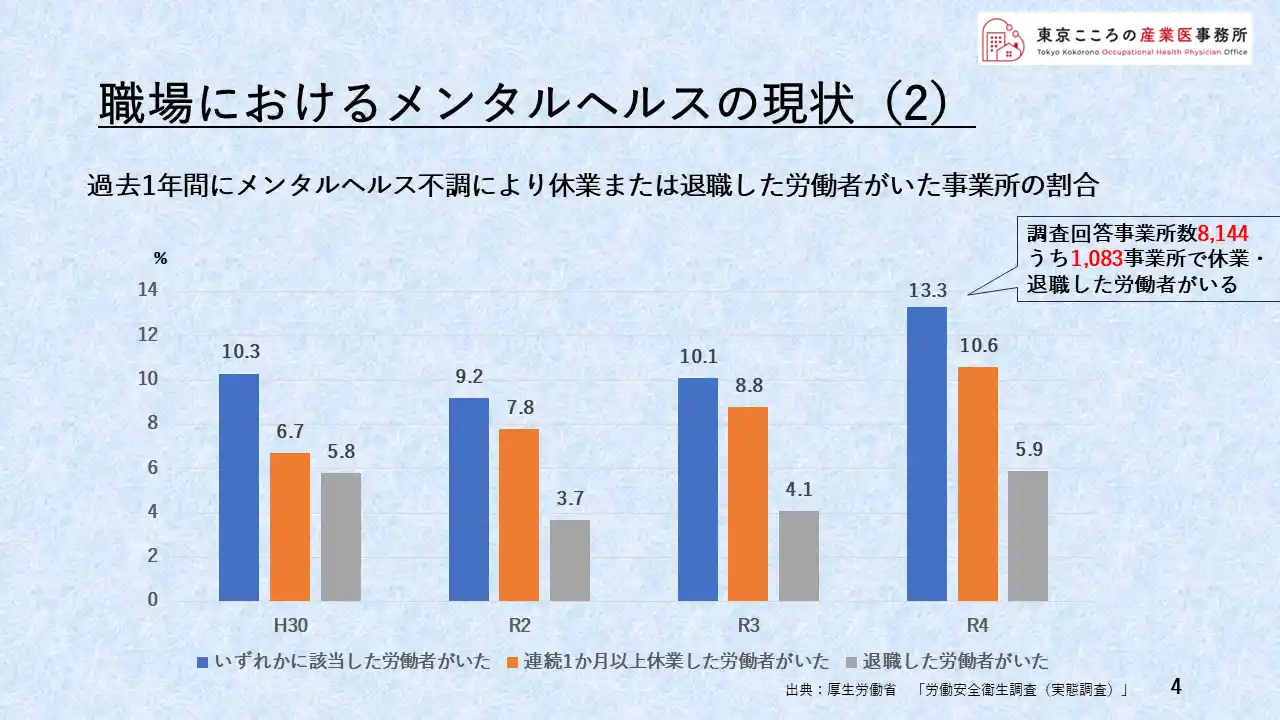
現状の2
このグラフは、過去1年間にメンタルヘルス不調により休業または退職した労働者がいた事業所の割合です。
青のグラフが休業または退職した人のいた事業所の割合ですが、年によって多少違いはあるものの、おおよそ10%程度の事業所で休業・退職した労働者がいるということを示しています。
一番右端、令和4年度ですが、この年は13.3%となっており、調査回答事業所数が全体で約8100事業所、13.3%ということはそのうち約1100事業所、8社に1社で休業または退職者がいたということが示されています。
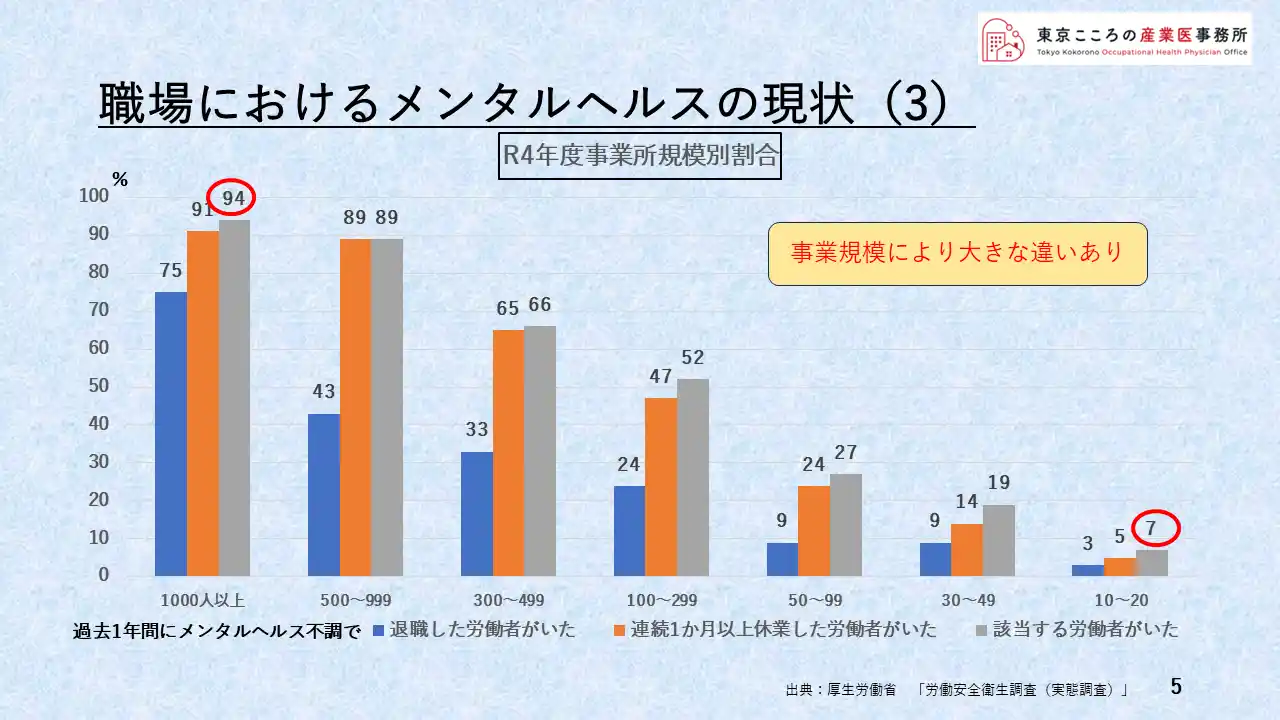
現状の3
このグラフは、それでは企業規模別に見た時にどうなっているかを示したものです。
先ほど、13.3%の事業所でとお話しましたが、その13.3%を事業所規模別にみると、そこには大きな違いがあります。
一番左端、1000人以上の大規模事業所では、実に94%、9割を超えた事業所に休職・退職をした労働者がいますが、その割合は規模が小さくなるにつれ減っていき、一番右端の10人から20人規模の事業所では7%程度となっており、事業規模で大きな違いが見られます。
13.3%と言うのは、全事業所平均での13.3%であるところに注視が必要です。
小規模事業所の労働者が皆、本当に精神的に健康であったのか、もしくは顕在化していないだけなのか、ここはよくよく注意を払ってみておく必要があると思っています。
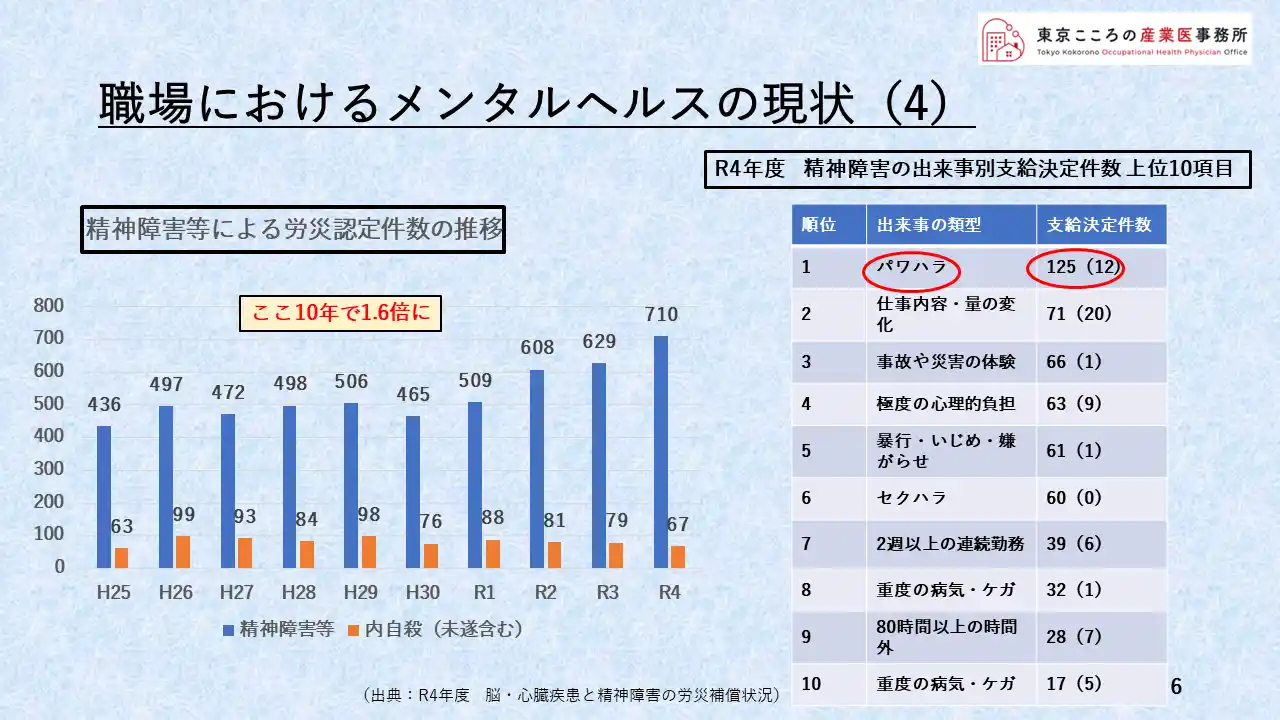
現状の4
労働者、働く人の50%超の方々がストレスを感じ、13.3%の事業所で休業・退職者がいる中で、精神障害等による労災認定はどうなっているかを示しているのがこちらのグラフとなります。
H25年は全国で436件であったものが、R4年には710件と、ここ10年で1.6倍と確実に増えてきています。
これも着目すべきところではないでしょうか。
またその精神障害を引き起こした出来事としては、右の表にある通りパワハラ、仕事の内容・量の変化、事故災害の体験という順になっています。
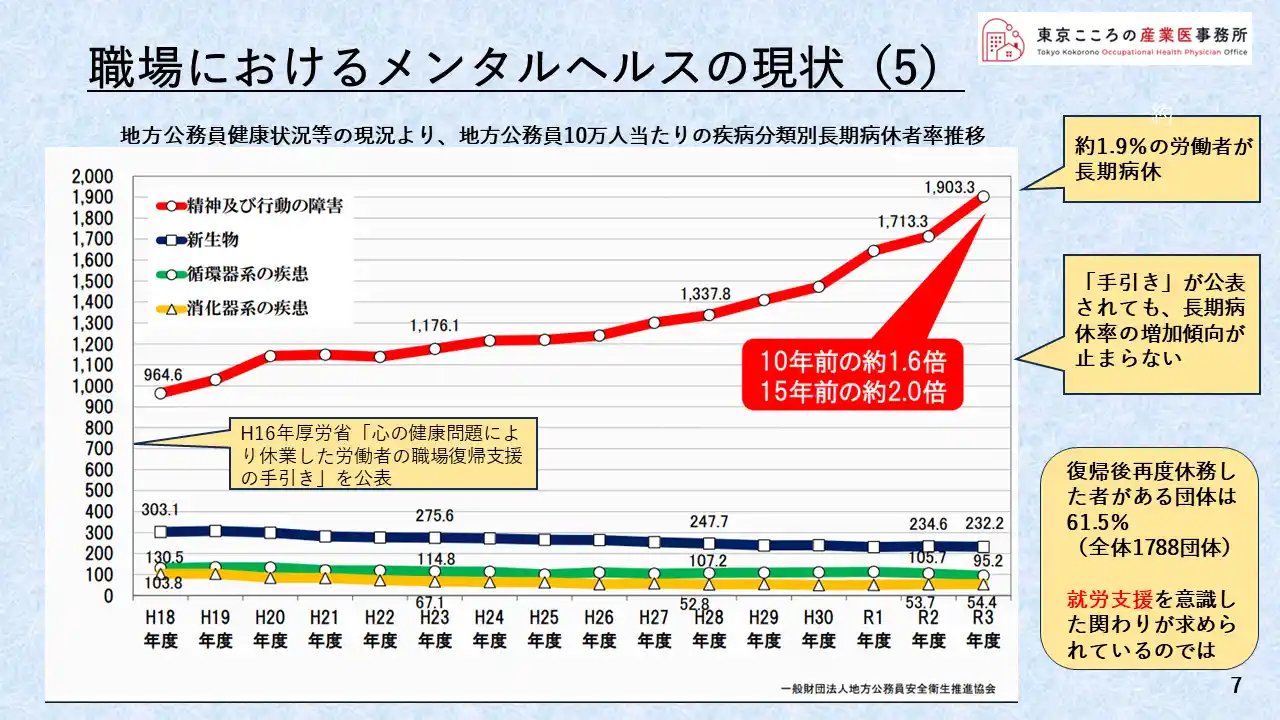
現状の5
このグラフは地方公務員10万人あたりの疾病別長期病休者率の推移を表した表です。
これで見て取れるのは、赤字のライン、精神及び行動の障害での長期病休者が右肩上がりで増えていることです。
15年前の2倍、10年前の1.6倍という数字です。他の疾病での病休者が少しずつ減少しているのに比べ、かなり目立つ数字となっています。
10万人中、1900人ですから、1.9%の職員が精神面での障害で長期病休となっています。
後ほど出てきますが、厚労省は平成16年に「心の健康問題により休業した労働者の職場復帰支援の手引き」というものを公表また周知したが、そのような注意喚起を行っても、長期病休者の増加傾向には歯止めかかっていません。
また、右下コメントにある通り、復帰した方が再度休務、休職したものがある団体は61.5%となっており、これも大きな問題だと考えています。
精神障害等での休職者に関しては、単なる復帰だけでなく、就労支援を意識した関りが求められるのではとの議論は、このあたりからが出てくるものだと思われます。
メンタルヘルス不調者の職場復帰
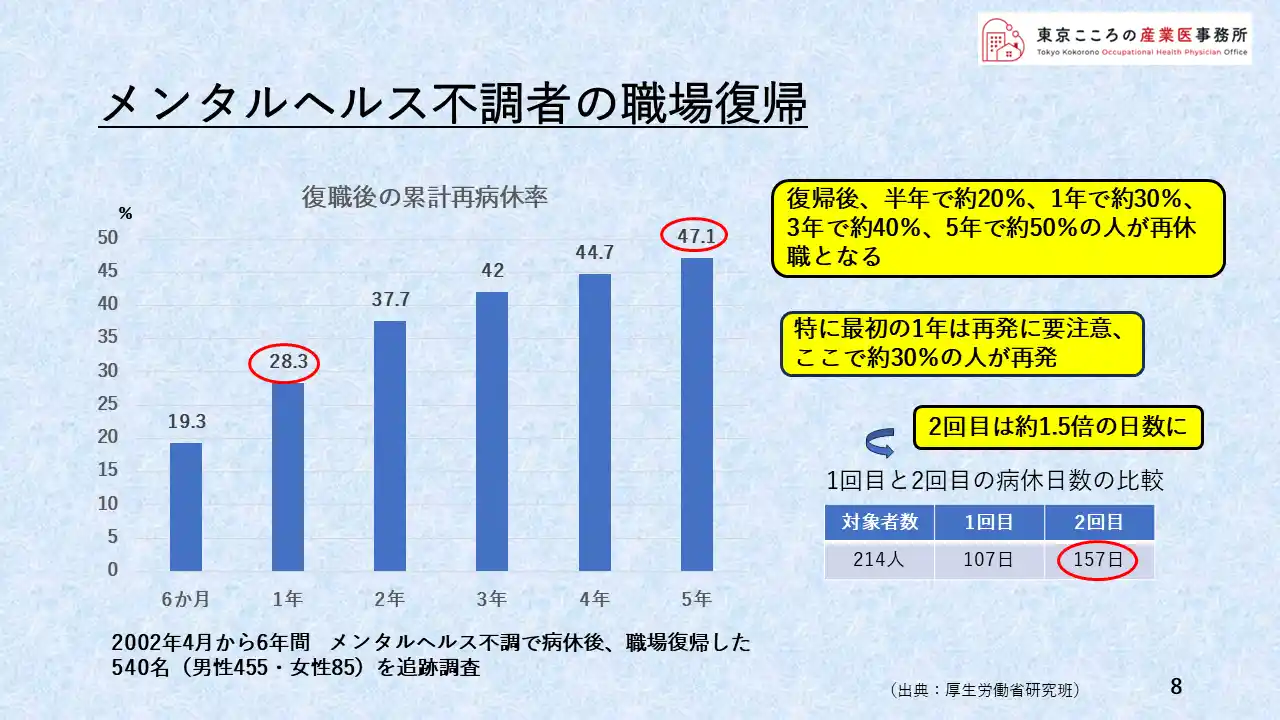
これは、メンタルヘルス不調者が職場復帰した後に、どうなっているのかの調査結果をあらわしたグラフです。
この調査によりますと、復帰後半年で19.3%、約2割、1年で28.3%、約3割、3年で約4割、5年で47.1%、約5割の人が再休職となっていることがわかりました。
特に最初の1年で3割近い人が再発していることを考えると、この最初の1年でのフォローが重要だと見て取れます。
また右下の表ですが、病休日数をみてみますと、1回目 平均107日であったものが、2回目は 平均157日と 2回目の方が長期化するとの結果もでています。
職場復帰判定の問題点
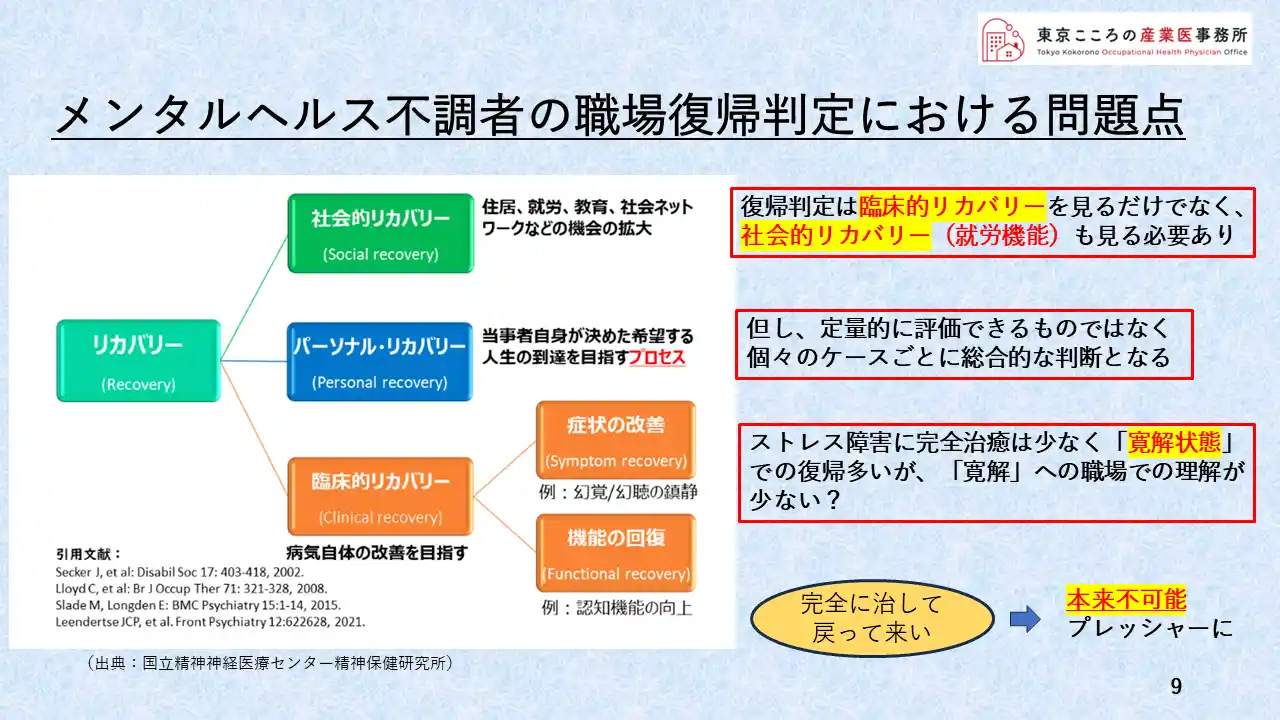
それではなぜ、先ほどのデータ通り、復帰後再度休業する人が多いのかということです。
この図は、リカバリーというものの概念をまとめたものです。
下から、臨床的リカバリー、そしてその人本人の気持ちのリカバリー、更に加えて社会に戻るという社会的リカバリー、これら3つを総合的に束ねたものが本来のリカバリーだという概念を示しています。
但しここには、定量的に何かを持って判断できるものではないという困難さがあります。
いわゆる総合的な判断が必要だということであります。
右側の囲みにありますが、ストレス障害に完全治癒ということはまず少なく、寛解状態での復帰がほとんどです。
この寛解状態での復帰というところへの職場の理解が少ないのではとも考えています。
「完全に治して戻って来いよ」 よく言いがちな言葉ですが、これは本来不可能であり、メンタル不調者にはプレッシャーになる言葉です。
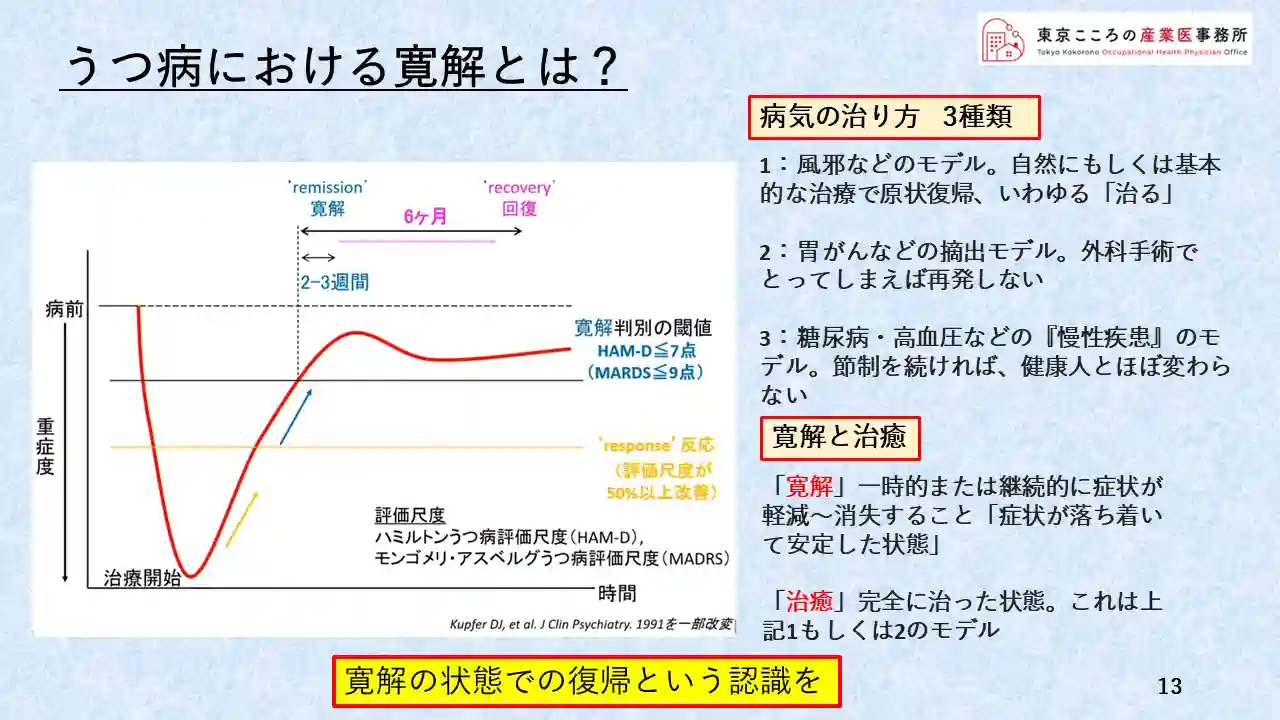
では寛解状態とは何かと言うことを次のページでご説明したいと思います。
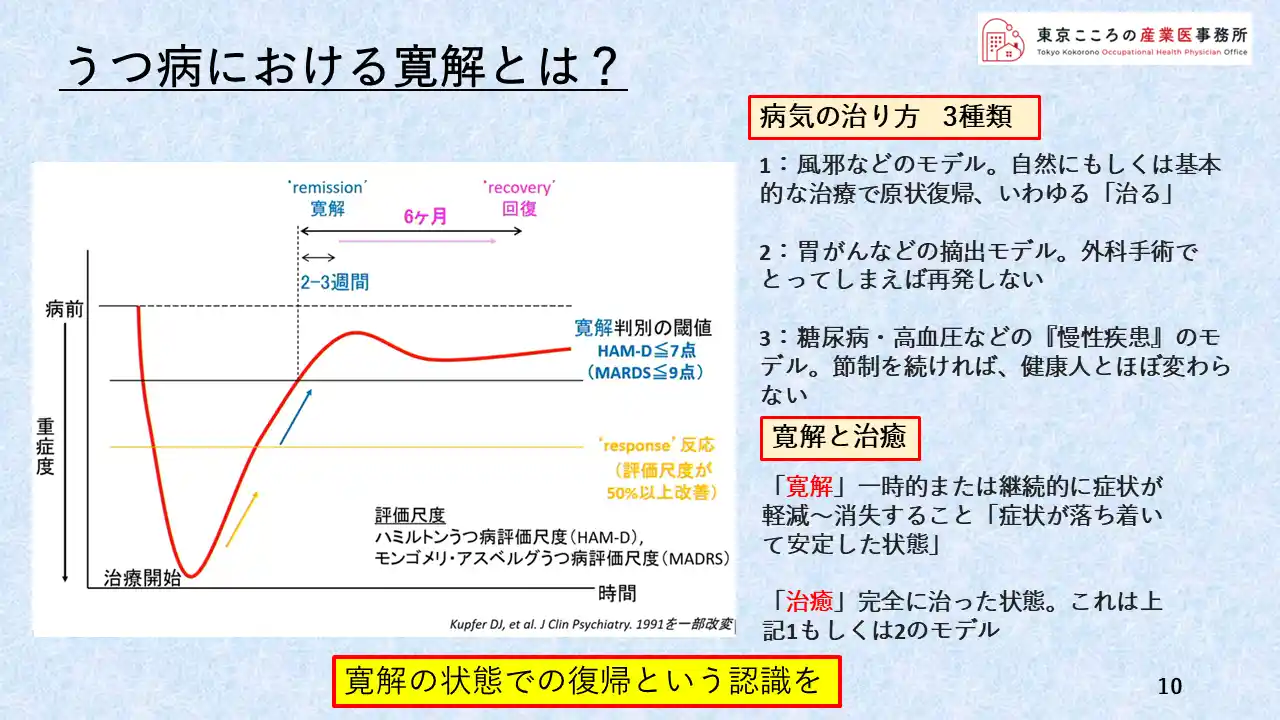
これは、うつ状態から回復に至る、その重症度の変化を表した図です。
病気となり重症度が増したところ、ぐっと下にさがったところから治療が始まり、徐々に回復していきますが、なかなか病気前までは戻らず、寛解の状態が続くことを示しています。
では、この寛解とはどういう状態を言うのかですが、病気の治り方には、右側に記載の通り、大きく3つあります。
(1、2、3と3つのモデルの説明)
(寛解と治癒の説明を行う)
寛解状態での職場復帰であるという認識が、職場にもまた本人にも必要だと考えます。
これは厚労省が作成している職場支援の流れです。
左側にある通り、5つの段階に分けての対応を考えましょうとしています。
ステップ1は病気休業の開始、また休業中のケア
ステップ2は主治医による復帰可能判断
ステップ3は労働者本人の状態や職場環境も見た上での職場復帰可否判断と支援プランの作成
ステップ4は最終的な職場復帰の決定
ステップ5は病状の再発や治療状況などを確認しながらのフォローアップ
となっています。
右側の囲みは、それぞれのステップごとでの注意すべき点を示しています。
例えば、ステップ1では、労働者の安心感の醸成ですね。有給休暇や休業日数の確認、また休業中に請求できる傷病手当金の説明など、こういったものの情報提供が安心感につながります。
ステップ2では、本人の復帰意思確認と主治医と産業医の連携。
ステップ3とステップ4は本人、主治医、産業医及び職場も含めての最終判断。
ステップ5は復帰後のフォローのポイントを示しています。
こちらは、厚労省のHPに詳しく掲載されていますので、そちらをご覧下さい。
それではどのように職場復帰を判断したらよいのか?
前のシートに記載したことと似たことになりますが、症状ではなく就労機能を基準に判断することが重要だと思われます。
ここでいう就労機能とは、本人に意欲があるか、安定した生活リズムを作れているか、注意力・集中力が回復しているかなどを見た上での判断が必要となって来ます。
他にもここには記載していませんが、業務に必要な作業ができるか、その作業による疲労が翌日までに回復しているかなども確認することも重要です。
ただ、ここで注意すべきは、主治医の復帰判断が就労機能をどこまで見た上での判断となっているかです。ここには留意が必要だと思われます。
ここでの復帰判断が、症状が改善して日常生活であれば送れるというレベル、前のシートで説明した臨床レベルでのリカバリー状態での判断の可能性もあるということです。
これは決して間違っている訳ではないのですが、受け入れ側の職場サイドとズレが生じている可能性はありますので、ここは要注意であります。
そこで、主治医と産業医また事業者側との連携が必要であり重要になってくるということであります。
もちろん、右上の囲みにある通り職場側にもその復帰を支援する体制が整っているかも重要です。
前のシートと同じものを出していますが、臨床的リカバリー、いわゆる症状面を判断しての復帰であっても、もしくはそこに加えて就労機能で判断しての復帰だとしても、注意すべきことは、労働者は寛解状態での復帰であるという認識を受入側も、また労働者本人も持つことが大事であると、精神科医としては強く思います。
ストレスとメンタル不調
メンタル不調に陥る大きな要因となるストレスですが、そもそもストレスと言うのは一体何でしょうか?ということです。
ストレスというものは、外部から刺激、これをストレッサーと言いますが、このストレッサーを受けた時に心に生じる生理的・心理的な歪みのことを言います。
そして、どんなものがストレッサーになるかですが、主に4つの要因があると言われています。
気候の変化や騒音などの環境的要因、
病気、けがなどの肉体的要因、
悩み、不安などの心理的要因、
最後に、人間関係や例えば転職などの社会的要因 の4つです。
また外部からの刺激ですので、結婚や出産、昇進など喜ばしい出来事もストレスの原因になることがあります。
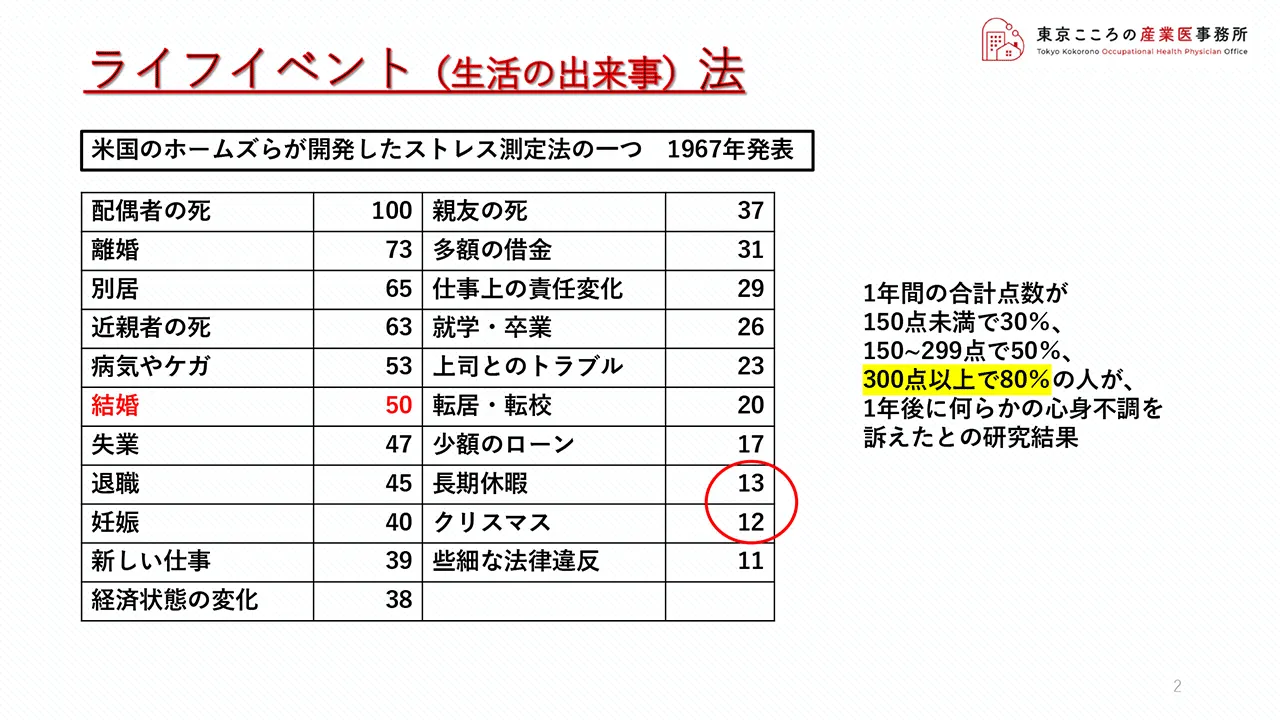
こちらはアメリカの心理学者ホームズらが開発したストレス測定法、ライフイベント法です。
左側の真ん中に赤字で示しましたが、結婚に対するストレスを50とした場合にそれぞれの出来事(ライフイベント)のストレス強度を調査したものです。
赤丸で囲みましたが右下の長期休暇やクリスマスなど一般的には楽しいと思われる出来事もストレスに繋がるということが示されています。
またこの研究においては、この点数が合計300点を超えた人の80%の人が、1年後に何らかの心身不調を訴えたとの研究結果も出されています。
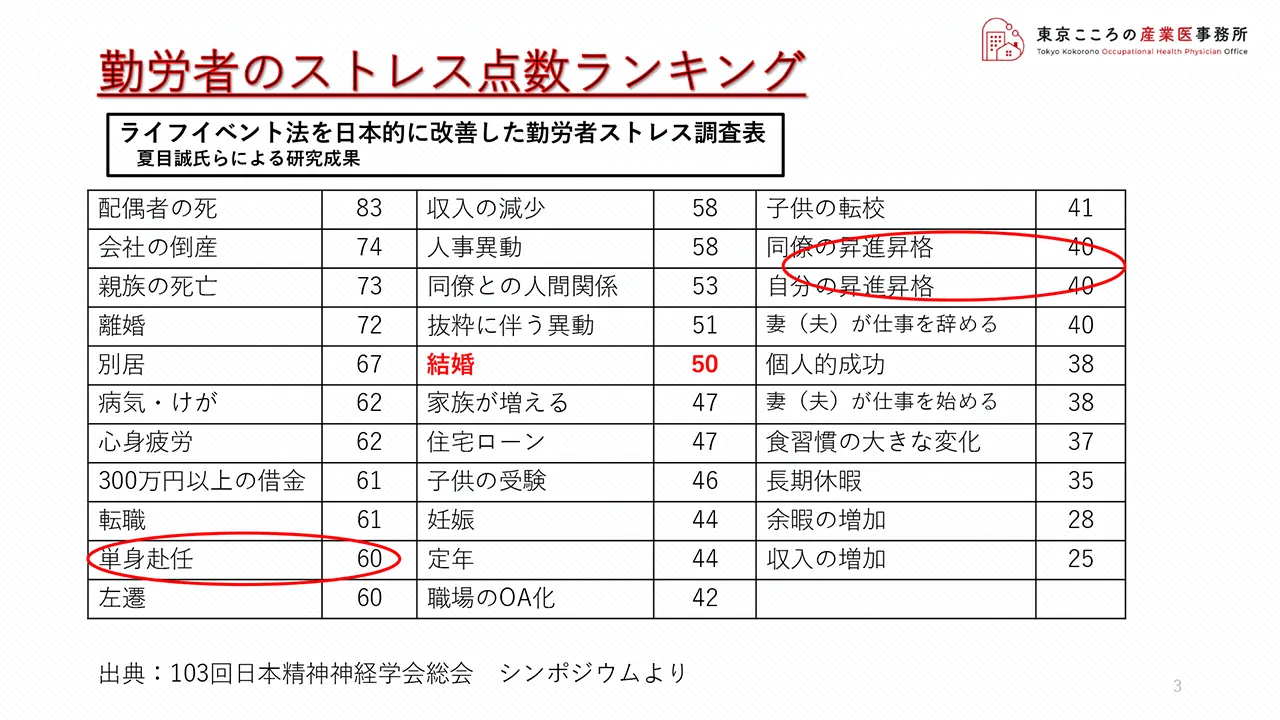
ライフイベント法が1967年の米国での研究であったことから、現在の日本にそぐわないところもあり、日本の勤労者を対象として調査研究したものが、こちらの勤労者ストレス調査表となります。
こちらも中央に赤字でありますが、結婚を50として置いた場合に、どんなイベントがどんな点数になるかを調査したものとなります。
点数の高いものはそれぞれなるほどなというところではありますが、点数が低いとは言え右側の昇進昇格や一番下にあります収入の増加などもストレスに繋がるという結果が出ているところが面白いところです。
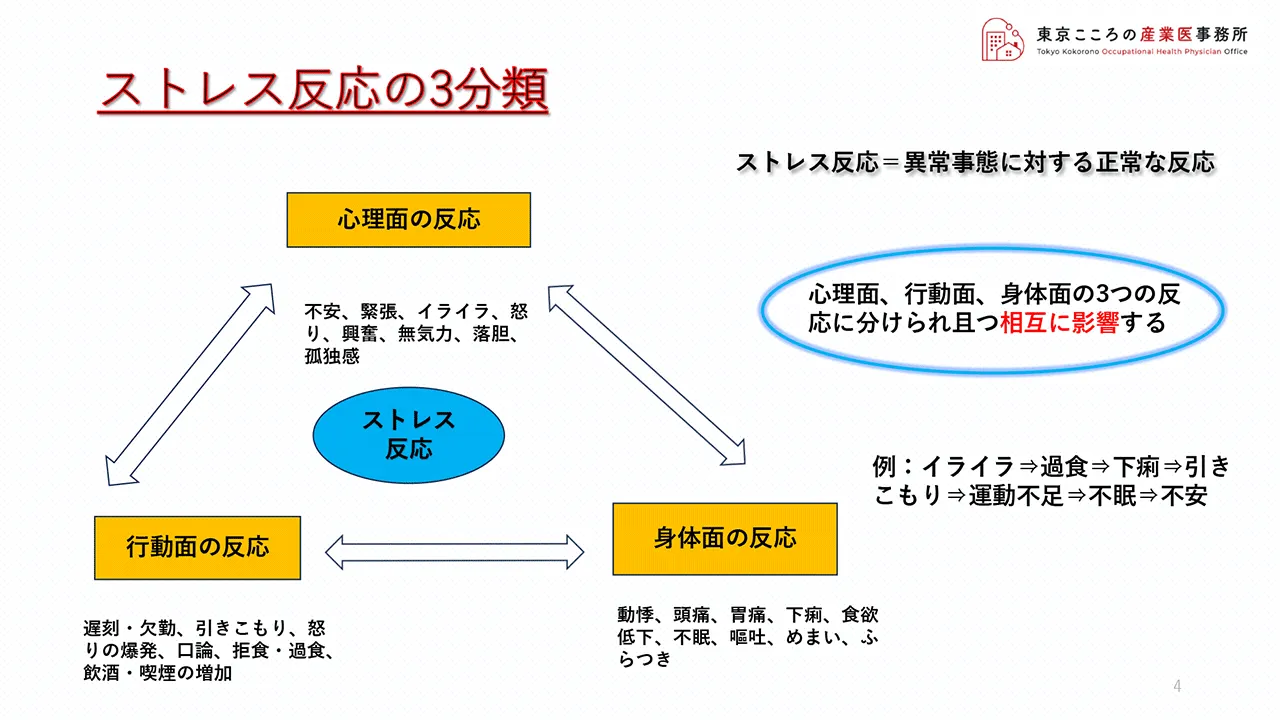
外部からの刺激、ストレッサーを受けた時に生じる心の歪みがストレスですが、その際に出てくる反応をストレス反応と言い、心理面・行動面・身体面の大きく3つに分類されます。
まずは、不安・緊張・イライラなどを引き起こす心理面での反応、
二つ目は、左下に行きまして、遅刻・欠勤、拒食・過食などを引き起こす行動面での反応、
そして最後に、動悸、頭痛、不眠などを引き起こす身体面の反応となります。
またこれらは単独でそれだけが出てくると言うことでは無く、それぞれ相互に影響を及ぼします。
そこに例として記載しましたが、例えば、イライラして過食となる、そして下痢となり体調不良から引きこもり、結果として運動不足になり眠れず、更に不安な気持ちになると言ったような悪循環に陥ってしまう可能性があります。
ただ、上にあります通りストレス反応というのは異常事態に陥った時に出てくる人間としての正常な反応でありますので、誰にでも起こりうるものであります。
多くの場合は一時的な反応で次第に収まり、完全に治るものでもありますが、一部でその影響が長引く場合があり、そのような場合に注意が必要となります。
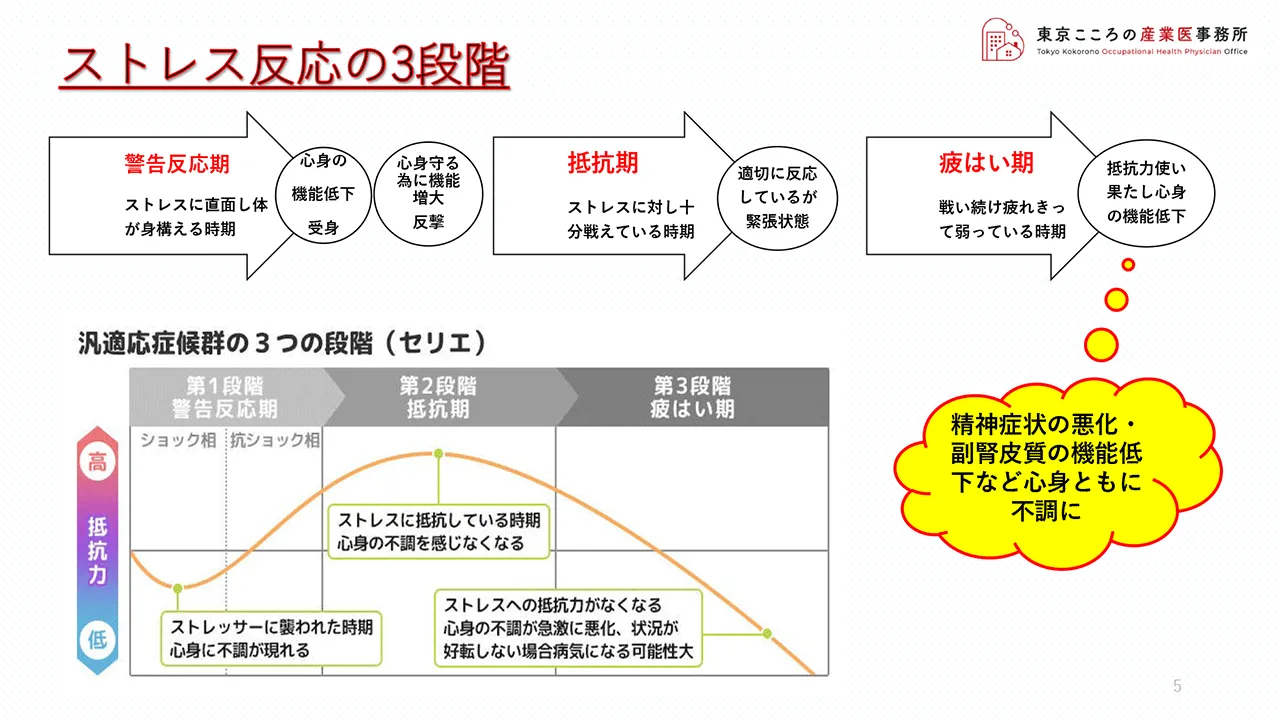
ストレス反応はこのように3段階に分けられます。
警告反応期、抵抗期、疲憊期の3段階です。
まず第1段階として、ストレスに直面すると先ほどのページで説明したようなストレス反応が生じ、体が身構え、心身の機能低下が生じ、心身に不調が現れます。
すると次の段階として、そこから反転して自分の心身を守るために、一旦低下した機能を増大させストレスに対し反撃に出ます。これが警告反応期です。
そして第2段階の抵抗期ではその増大した機能が存分に発揮されストレスと十分に戦えている時期です。
この時期は心身の不調を感じなくなります。但し心身ははストレスと戦っていることから常に緊張状態にあります。
そして第3段階として、ストレスと戦い続けることでその抵抗力が使い果たされてしまい、一度高めたその心身の機能を低下させてしまうという疲憊期に入り込んで行きます。
これを大きな流れで表したのが下の図となります。この図に沿って説明しますとストレスに直面すると一旦機能は下がりますが、そこで自分を守るために戦おうと気持ちが高揚していきます。
そこから暫くはストレスとうまく渡り合い、戦うことができますが、それにも限度があり、徐々に抵抗力が無くなり、心身の不調が進みメンタル不調に陥ってしまうこととなります。
ここで一つだけシートに書いていないことをお話ししますと、ストレスには良いストレスというのもありまして、人間はストレスに直面しますと、そのストレスと戦おうと生体が活性化され、程よい緊張が生まれ生産性があがることがあります。
例えばノルマですとか課題などは、よい目標となり励みになり生産性が上がることがあります。これが良いストレスです。
ただこれはその人によって励みになることもあれば負担になることもありますので、よく注意して見ておく必要がありますが、ストレスが決して悪いものだけではないということは頭に入れておいて頂きたいと思います。
どんな人に注意を払っておくべきかです。
部下や社員が多い場合に、すべての人に常時目を配るというのは、現実的には難しく、また本当にケアが必要な人を見逃してしまう可能性があります。
そこで、ここに挙げたような状況にある人が周りにいれば、少なくともこのような人たちには特に注意を払っておいた方が良いと思われます。
少し多いかもしれませんが11のタイプをあげました。
いくつかお話ししますと、まずは長時間労働が続いている人です。労働時間が長い人はチェックお願いします。要注意です。
2番目の裁量権の少ない割に仕事量が多い、レベルの高いものを望まれている人がいれば、こちらも気にかけて下さい。
それから4番目の相談相手がいない人です。これは見えにくいかもしれませんが、孤立しているような感じの方は注意して見ておくべきかと思います。
5番目は周囲に仕事を任せない人です。ここで注意すべきは、はたから見ますと頑張って力強く仕事をしているように見える場合がありますので、ついつい見逃してしまうことがあります。
7番目から11番目ですが、こちらは大きく何かが変わったり、大きな出来事があった人達です。このような人たちも要注意です。
以上11のタイプを挙げました。これがすべてではありませんが、特にこのような状況にある人達は、メンタル不調に陥りやすい傾向にありますので、優先的に注意を払っておいた方が良いかと思います。
メンタル不調が疑われる言葉です。
日々の会話の中で、こんな言葉がでてきたらメンタル不調が疑われます。
眠れない、疲れがひどい、楽しめない、食べたくない等々です。これらの言葉が会話の中で出てきた場合にはメンタル不調を疑ってみて下さい。
特に眠れないという言葉は要注意です。この言葉が出てきましたら更に注意深く見て行って欲しいと思います。
ただ注意すべきは、これらの言葉がメンタル不調を示唆するだけでなく、身体疾患の可能性もありますので、そんな視点も持ちながら接して頂きたいと思います。
労働安全衛生調査から見える実態
厚労省が毎年行っている労働安全衛生調査から見えてくるものについて少しお話ししたいと思います。
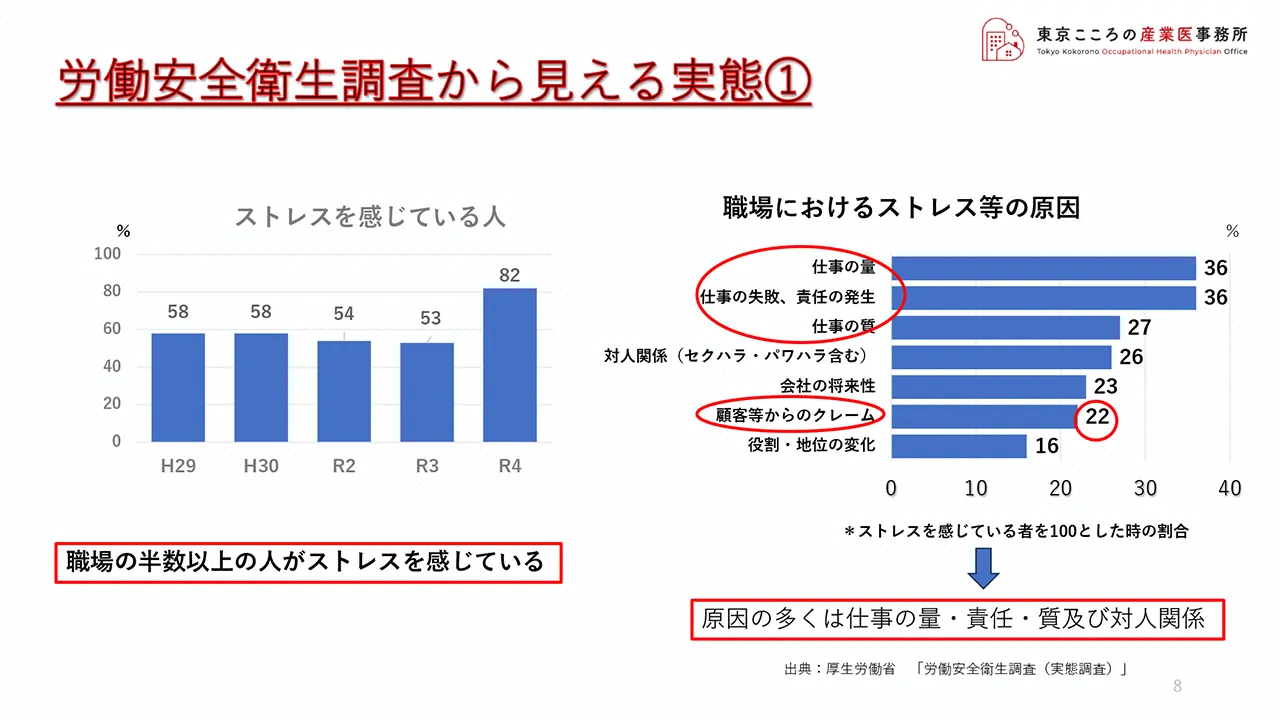
まず職場でどれくらいの人がストレスを感じているかということですが、この調査によりますと職場では半数以上の人がストレスを感じているという結果が出ています。
令和4年に関しては82%という数字がでていますが、こちらは質問の仕方がこの年から変わったことにより異常値に見える数字となっています。これに関しては来年度の結果を追いたいと思っています。
次に職場におけるストレスの原因ですが、仕事の量・責任・質など仕事を原因とするものが上位を占め、次にセクハラ・パワハラを含む対人関係となっています。
また少し注目すべき点としましては、赤丸をつけていますが「顧客等からのクレーム」が22%となっていまして、これが令和3年は18%、令和元年は13%でしたので、ここ数年徐々に増えてきています。
昨今カスタマーハラスメントが話題になっていますが、こういうところにもその実態が現れているように思えます。
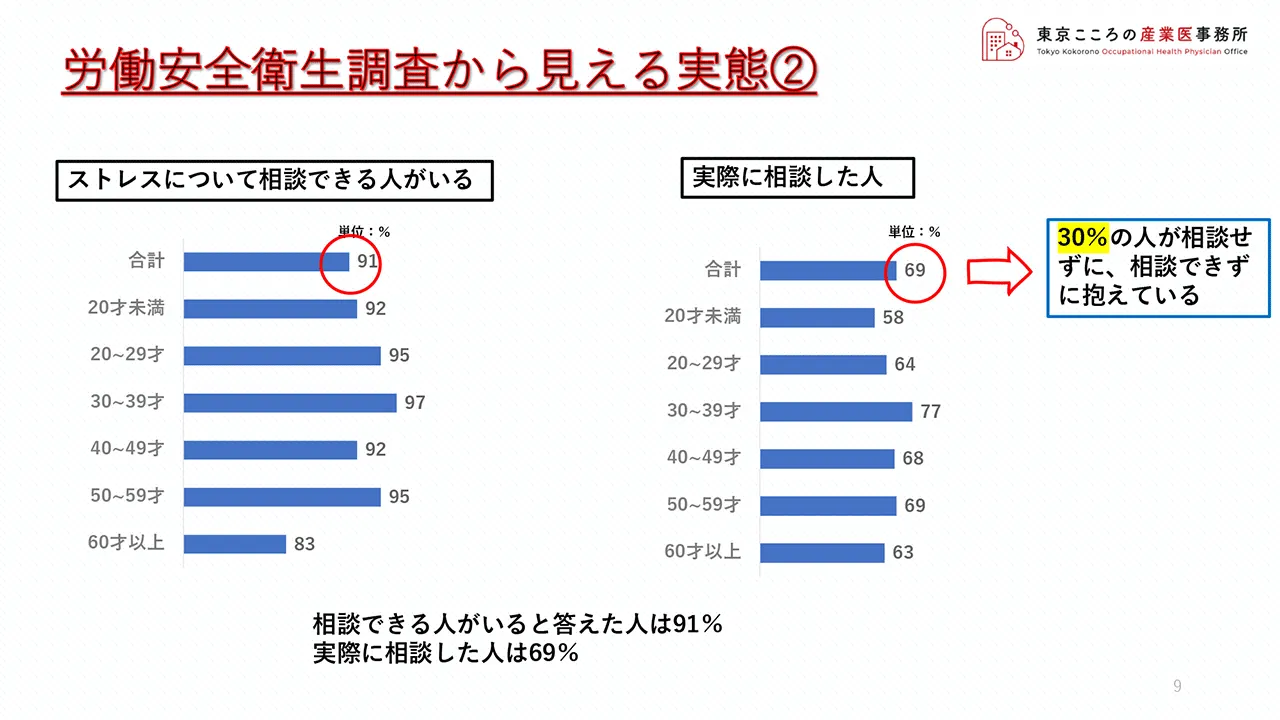
次にストレスについて相談できる人がいるかという質問ですが、これに対しては90%を超える人が相談できる人がいると答えています。
またそれに対してどれだけの人が実際に相談したかですが、69%、約7割の人が相談をしています。
ただこれを逆に見ますと、30%の人が相談しない、もしくは相談できないという調査結果となっています。
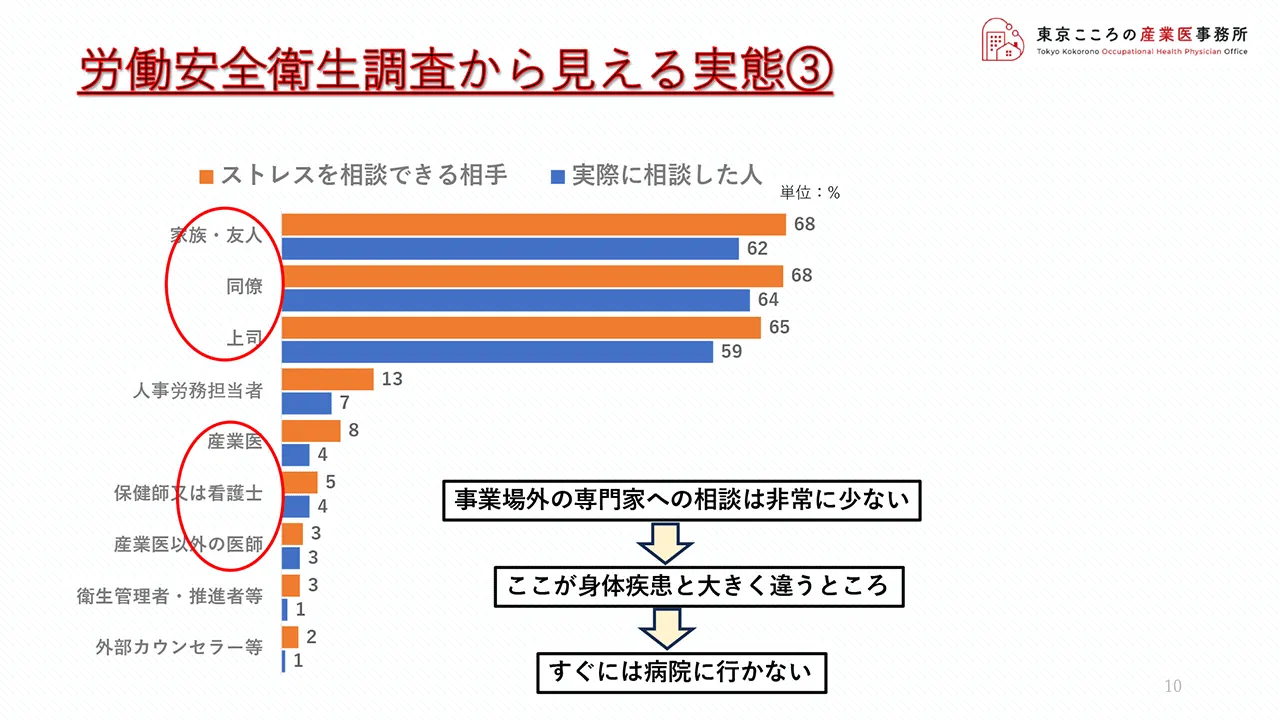
このグラフは、誰に相談できますかと実際に相談した人は誰ですかに対しての回答をまとめたものです。
オレンジが相談できる相手、ブルーが実際に相談した人です。
これを見ますと、相談できる相手は家族・友人、同僚、上司となっていまして、それぞれがほぼ同じような数字で並んでいます。
また実際に相談した相手としては、これもほぼ同じような数字となっていますが、上司が若干少ないかなと言うところです。
ストレスの対象が上司と言う可能性もありますので、ここが少し少ないのはわかる感じもします。
またこの調査結果で目立つのが産業医や保健師、医師など専門家への相談が少ないことです。
ここがメンタル不調と身体疾患不調との大きな違いで、体のどこかが調子が悪くなれば、一般的には皆さん専門医に診てもらおうと病院に行くのでしょうが、メンタル不調者もしくはその可能性のある人は、調子が悪いと思ってもすぐには専門家のところに相談に行かないということが見て取れます。
そこには様々な理由があるのでしょうが、ここは私達にとっての大きな課題だと思っています。
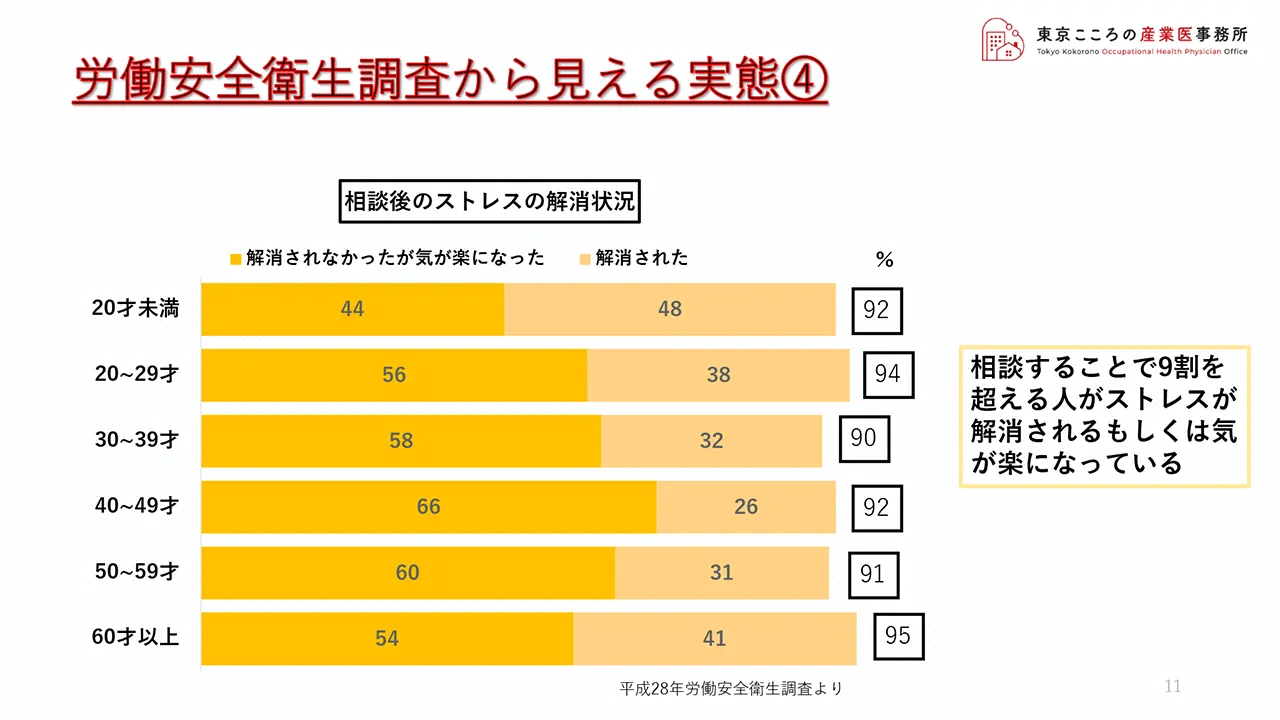
これは少し古いのですが平成28年の調査結果です。(この年以降、アンケートからこの項目が消えていました)
人に相談した後にどうでしたかと尋ねたものです。
これをみますと「解消されなかったが気が楽になった」、もしくは、「解消された」と答えた人が各年代ごとに実に9割を超えるというデータが出ています。
相談するということが、どれだけ大事かということを示す調査結果だろうと思います。
メンタル不調者との対応
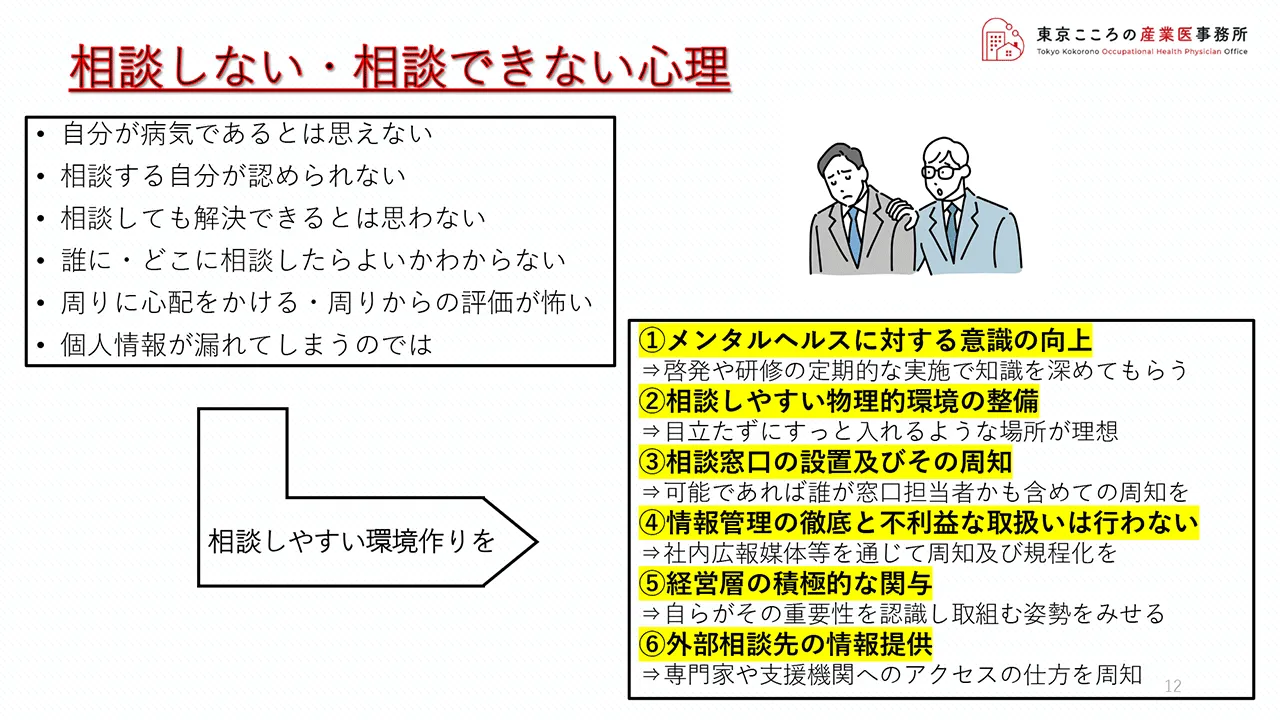
相談すれば9割の人が解消したもしくは気分が楽になったと答えているのに、前のシートでお示ししたように、実際には3割の人が相談していないという実態が有るわけですが、そこの相談しない・相談できないという心理にはどんなものがあるのかということです。
左上に記載の通り、まずは自分が病気とは思えない、相談する自分を認めたくない、相談しても解決できると思わない、誰に・どこに相談したらよいかわからない、周りの目が気になる、個人情報の扱いが心配だなどが主に挙げられています。
逆に言いますとこれらをクリアにすれば、幾分かでも相談しやすい環境になるわけです。
右側に6つの対策を挙げています。
メンタルヘルスに対する意識の向上、相談しやすい物理的環境の整備、相談窓口の設置及びその周知、情報管理の徹底、経営層の積極的な関与、外部相談先の情報提供です。
是非この6つを意識して相談しやすい環境作りを進めて頂ければと思います。
メンタル不調者もしくはメンタル不調を疑われる人との面談時の注意点です。
まず一番のポイントは、どうすれば相手が話をしやすいだろうかを考えることです。
人に相談するだけで、人に話をするだけで9割の人がストレスが軽減されたと答えている実態があるわけですから、まずは話を聴くということが大事です。
そしてそれはここにありますように、傾聴の姿勢を持ち、じっくりと、そして最後まで聴き、無理にこちらから解決策を提示せず、判断や評価をしない、そしてまた無理な励ましもしないということが重要です。
それと最後に自分の限界を知るです。自分は専門家ではありませんから、自分だけでは解決できないという意識も持って頂きたいと思います。
時折、人の悩みを聴いてそれを自分だけで抱え込んでしまい自分が苦しくなってしまう方がおられます。
そうならないためにも自分の限界を知り、専門家への橋渡しも選択肢に入れて対応して頂きたいと思います。
また面談時に注意して見ておいて頂きたいのは防衛機制です。
例として二つ載せましたが、一つは本当のことを言われた時に思わず否定してしまう心理、否認。もう一つは自分の感情とはあえて逆をする心理、反動形成です。
間髪入れずに大丈夫ですと答えたり、無理に明るく振舞ったりと、このような行動に出てくる人も多いです。
ただこういうものは必ず表情に出てきますので、面談の時は是非表情の観察にも注意を払って頂きたいと思います。
面談をする中でまた相談を受ける中で、どのような状態であれば専門家への受診を勧めるかです。
確かにここの判断は難しいのですが、ひとつの目安として3つの「い」に注目して頂きたいと思います。
このシートは先に出した、会話の中で気をつけたい、メンタル不調が疑われる言葉の一覧です。
そして、この中の3つの「い」、「眠れない」、「食べたくない」、「だるい」、この言葉に注意を払って頂き、会話の中でこの症状が1週間以上続いているという話が出て来ましたら、これを一つの目安として受診を勧めて頂ければと考えます。
また、更にここに、「行きたくない」、会社に行きたくないという言葉が出てくるようであればメンタル不調の可能性が高い状態だと判断されますので、「行きたくない」という言葉も意識しておいて下さい。
3つの「い」+「い」、これを覚えておいて頂き、一つの目安にしておいて頂ければと思います。
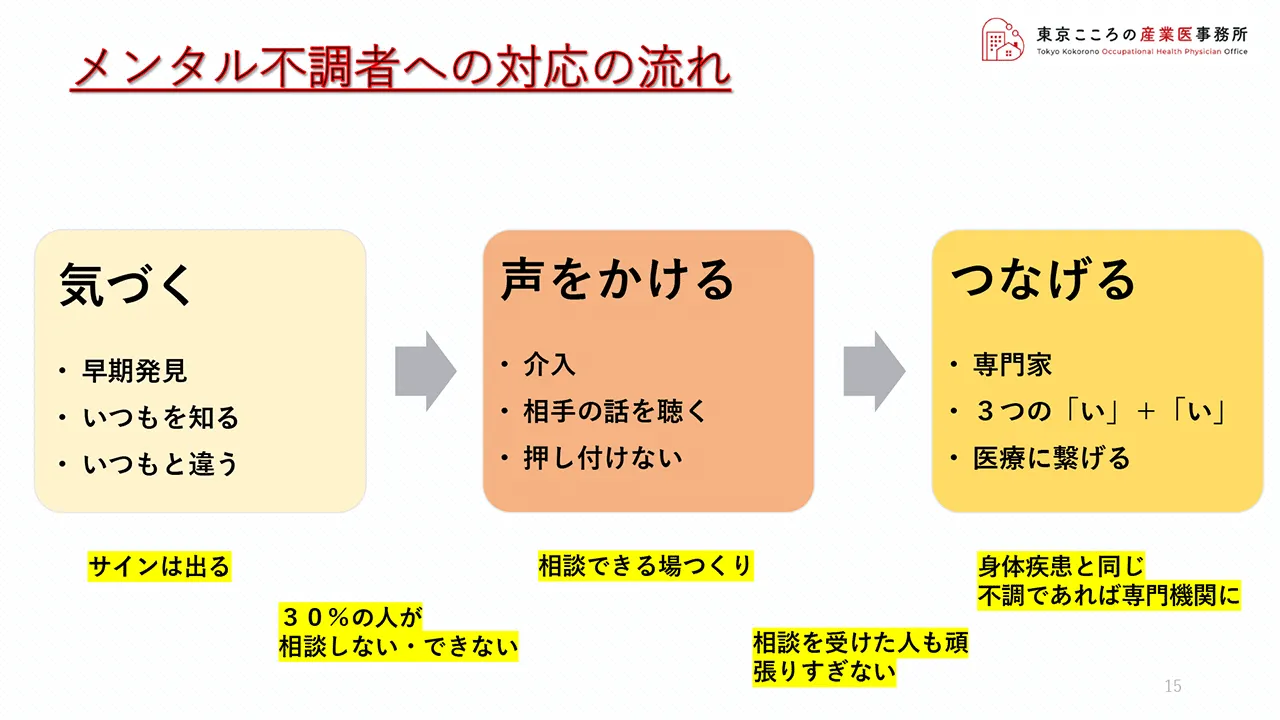
メンタル不調者への対応の大きな流れですが、大きくはこの3つとなります。
まず「気づく」、そして「声をかける」、そして「つなげる」です。
まず「気づく」ですが、兆候・サインは必ず出ます、それに気づくことが早期発見に繋がります。またそのためにもいつもを知ることが大事です。
次に「声をかける」です。先ほどお話ししましたが、30%の人が相談しない・相談できないという実態があります。サインの出ている人には声をかけ話を聴くことが大切です。
また相談できる場作り、これは物理的なものと体制的なものと両方ありますが、ここの環境を整えることも大事です。
物理的とは何も立派なものを作るということではありません。あまり人の目に触れずに、すっと入れる会議室のような場所さえ確保できていれば十分なのです。
最後、「つなげる」です。先ほどお話ししました3つの「い」+「い」に注意して頂き、メンタル不調も身体疾患不調と同じように専門機関につないでいって頂ければ、早期回復に繋がります。
また相談を受けた人が頑張りすぎないことも大事です。ここも意識して頂きたいと思います。
組織の状態と「心の病」の関連性
こちらは日本生産性本部が2023年に実施したアンケート結果の一部です。
なかなか面白いのでここに持ってきました。
対象は上場企業で約170社から回答がありました。
アンケート内容は、心の病の増減傾向と組織の状態をそれぞれ聞いた上で、それをクロス集計したものとなっています。
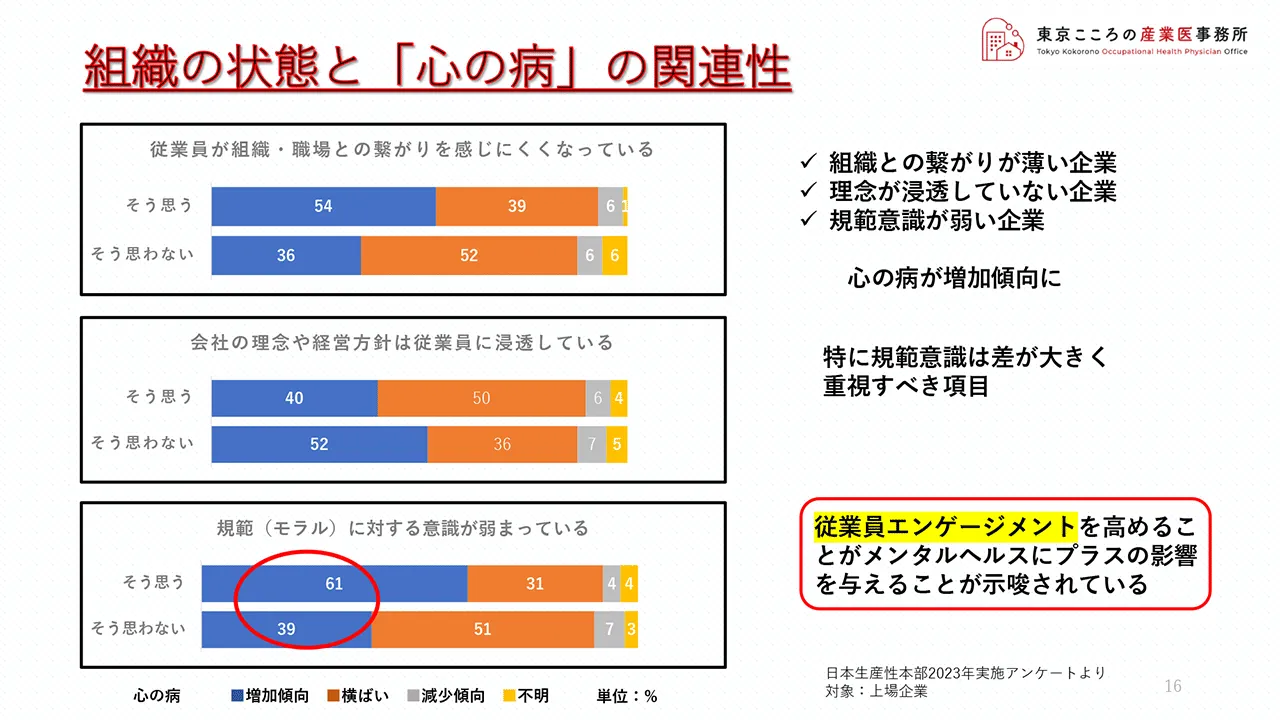
まず一番上ですが、「従業員が組織・職場との繋がりを感じにくくなっている」という問いに対し、「そう思う」と答えた企業の54%で「心の病」が増加傾向にあると答えています。それに対し「そう思わない」、要は従業員が組織・職場との繋がりをよく感じていると答えた企業では、36%の増加傾向でとどまっており、そこには18%という大きな差が出ています。
同じく真ん中のアンケートですが、こちらは「会社の理念や経営方針は従業員に浸透している」かという問いに対し、浸透していると答えた企業では40%、浸透していないと答えた企業では52%の増加傾向となっており、ここでも差が出ています。
最後、一番下ですが、こちらは「規範(モラル)に対する意識が弱まっている」かという問いに対し、弱まっていると答えた企業では61%、弱まっていないと答えた企業では39%と、ここは大きく増加傾向に開きが出ています。
まとめますと、右上にある通りですが、組織との繋がりが薄い企業、理念が浸透していない企業、規範意識が弱い企業で心の病が増加傾向にあることが見て取れます。
このアンケート結果だけではっきりとしたことは言えませんが、従業員エンゲージメントを高めることがメンタルヘルスにプラスの影響を与えることが示唆されているように思えます。
是非、このあたりも皆様には意識して頂きたいと思い今回取り上げました。
参考)従業員エンゲージメントとは、
従業員が会社の向かっている方向性(企業理念)に共感し、業績向上のために、自発的に「会社に貢献したい」と思う意欲のこと。
人事領域にてエンゲージメントは、「思い入れ」「愛着心」「愛社精神」などと同義に解釈されます。自社の環境や労働条件に満足しているだけでなく、従業員自らが仕事に意欲を持ち、やりがいを感じている状態が「エンゲージメントが高い状態」と呼ばれるのです。
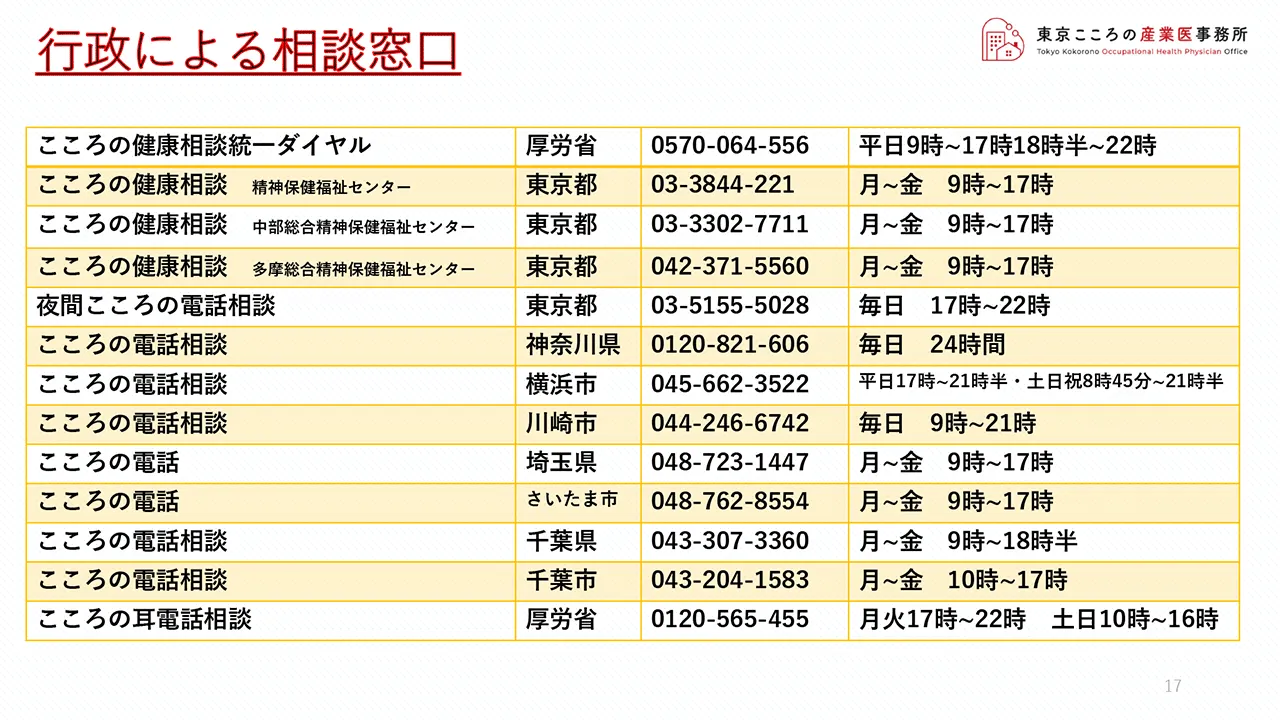
行政による相談窓口
またこちらは関東近郊の行政機関の相談窓口の連絡先一覧です。
このようなものも社内に掲示しておくというのも一つのサポートかと思いますので参考にしてみて下さい。
番号は確認して載せていますが、念のため再確認して頂けますようお願い致します。
衛生委員会立ち上げ支援
企業内における働きやすい環境(安全面・衛生面・健康面)をつくる為の議論を集約する場、それが安全衛生委員会です。
安全委員会は、労働安全衛生法第17条で規定され、衛生委員会は、同法第18条で規定されています。衛生委員会は、業種に関わらず常時50名以上の労働者を使用する場合に必要となります。安全委員会及び衛生委員会の両方を設けなければならないときは、両委員会を統合した安全衛生委員会を設置することができます。
安全衛生委員会のメンバーには以下があります。
- ①
- 統括安全管理者、または事業場を統括管理する人、またはそれに準じる人
- ②
- 衛生管理者
- ③
- 産業医
- ④
- 労働者のうち、衛生に関して経験を持っている人、と規定されています。
安全衛生委員会の最小人数は、①~③各1名、④2名の計5名となります。
安全衛生委員会は毎月定例で、同じメンバーで開催されるので、運営がマンネリ化しない ように注意する必要があります。
定期健康診断、ストレスチェック、インフルエンザ予防接種、花粉症対策、禁煙対策等、安全・衛生に関わる年間計画を立て、適切な受診方法・受検方法・対策などを共有します。また、職場で行っている安全対策・衛生活動の報告、外部講習等で得た知識の情報交換、過重労働対策・メンタルヘルス対策の審議、労働災害の原因分析と再発防止策の審議などを行います。
委員会の議事概要は遅滞なく労働者に周知し、委員会の①意見及び当該意見を踏まえて講じた措置の内容、②その他委員会における議事で重要なもの(①、②が記載されていれば議事録でも可)を記録し3年間保存しなければなりません。
当事務所の健康経営の促進
健康経営とは、「従業員の健康保持・増進の取組が、将来的に収益性等を高める投資であるとの考えの下、健康管理を経営的視点から考え、戦略的に実践すること」と定義されています。従業員の健康保持・増進に取り組むことは、従業員の活力向上や生産性の向上等の組織の活性化をもたらし、結果的に業績向上や組織としての価値向上へ繋がることが期待されています。
具体的な取り組みとしては、定期健診受診率が実質100%、健診未受検者への受診勧奨の取り組み、50人未満の事業場におけるストレスチェックの実施、健康増進・過重労働防止に向けた具体的目標(計画)の設定、管理職又は従業員に対する教育機会の設定、適切な働き方実現に向けた取り組み、コミュニケ-ションの促進に向けた取り組み、病気の治療と仕事の両立の促進に向けた取り組み、食生活の改善に向けた取り組み、運動機会の増進に向けた取り組み、女性の健康保持・増進に向けた取り組み、従業員の感染症予防に向けた取り組み、長時間労働者への対応に関する取り組み、メンタルヘルス不調者への対応に関する取り組み、受動喫煙対策に関する取り組み、などが求められています。
弊社産業医が、健康診断後の事後措置と就業判定、治療と仕事の両立支援、ストレスチェック制度や長時間労働者の対応など医学的な見地から的確なアドバイスを行います。
- 名称
- 株式会社 東京こころの産業医事務所
- 代表者
- 関谷 純平
- 設立
- 2020年10月
- 住所
- 〒169-0075
東京都新宿区高田馬場2-14-8
竹内ビル5階 - 最寄駅
- 高田馬場駅
- 電話受付
- 月・金 9時~17時
火・木 12時~20時
水・土 10時30分~18時30分 - 定休日
- 日曜日・祝日・年末年始休暇(12/29~1/4)
03-3202-5560
03-3207-0553